Co zrobić, gdy nie wiesz, jakie wyciągnąć wnioski
Niekiedy w trakcie opisu EKG trudno jest wyciągnąć ostateczne wnioski z przeprowadzonej analizy, a spostrzeżenia wydają się być niespójne. W takiej sytuacji najlepiej jest zrobić opis morfologiczny badania, czyli zwięzły opis wyglądu poszczególnych elementów krzywej EKG bez podawania wniosków, czyli rozpoznania elektrokardiograficznego.
Przy opisie badania warto postępować zgodnie z zaproponowanym algorytmem, co znacznie ułatwi systematyczną ocenę wyniku i pozwoli uniknąć wielu pomyłek.Kolejne etapy postępowania z zapisem EKG
1. Zbierz wstępne informacje
a) wskazania do wykonania zapisu
b) istotne informacje kliniczne o pacjencie (zawsze wiek pacjenta)
c) przesuw taśmy (zwykle 50 mm/s lub 25 mm/s, ale może być inny!)
d) cecha, czyli wychylenie krzywej przy napięciu 1 mV (zwykle 10 mm, ale może być inne!).
2. Zidentyfikuj załamki krzywej EKG
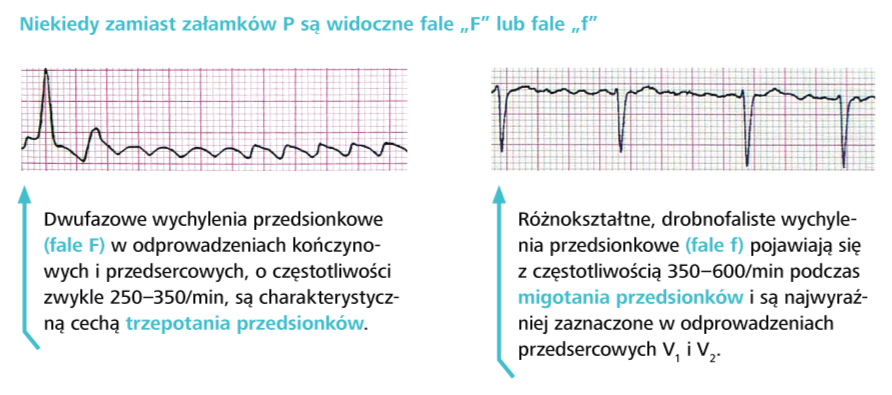
a) musisz odnaleźć wszystkie załamki zawsze obecne na krzywej (P, QRS, T [niektóre z nich mogą być niewidoczne, np. załamek U, a inne – jak załamek P – mogą nie występować, np. w dysfunkcji węzła zatokowego czy migotaniu przedsionków])
b) pamiętaj, że te same załamki występują jednocześnie we wszystkich odprowadzeniach. W przypadku trudności w identyfikacji załamka w jednym odprowadzeniu sprawdź, co w tym momencie dzieje się w innych odprowadzeniach. Im elektrokardiograf ma więcej synchronicznie rejestrujących kanałów, tym lepiej. W takiej sytuacji najlepszy jest zapis EKG z synchroniczną rejestracją 12 odprowadzeń. Taki zapis można wykonać na wielu różnych aparatach EKG.
c) zawsze obejrzyj cały dostępny zapis we wszystkich odprowadzeniach
d) jeśli nie podejrzewasz zaburzeń rytmu, zapis można prawidłowo ocenić na podstawie co najmniej trzech zarejestrowanych kolejnych cykli pracy serca, jednak w przypadku arytmii liczba ta musi być większa
e) nie staraj się odnaleźć załamków „po kolei”, czyli najpierw P, potem QRS, itd. – zacznij od załamków, których identyfikacja jest najłatwiejsza
f) najlepiej jest rozpocząć od odszukania zespołów QRS – zwykle wysokich, ostrych wychyleń krzywej
g) za każdym zespołem QRS zawsze znajduje się załamek T, zatem można go odnaleźć natychmiast po identyfikacji zespołu komorowego. Pomaga to także rozwiać wątpliwości, czy niektóre wychylenia krzywej przypominające zespoły komorowe nie są artefaktami (po których załamków T nie oczekujemy).
h) załamek U, jeśli jest widoczny, występuje za załamkiem T, nigdy nie jest załamkiem kończystym, lecz łagodnie wysklepionym, o szerokiej podstawie
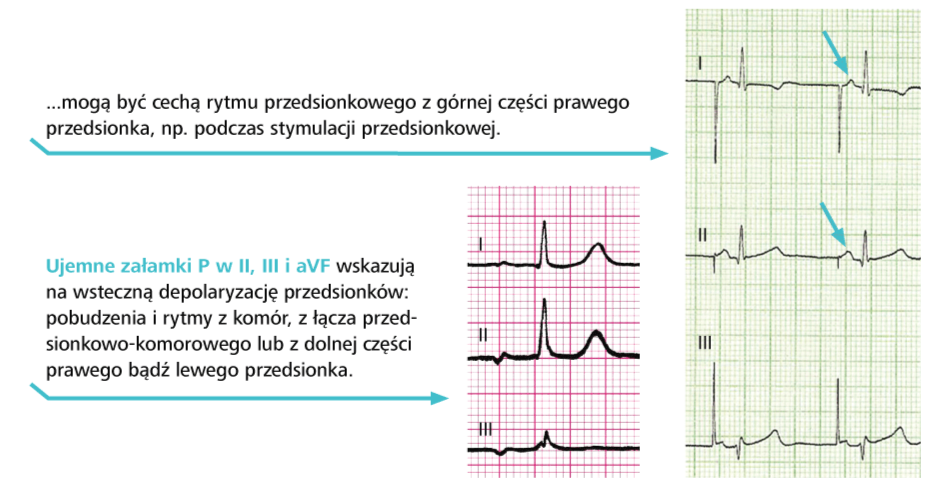
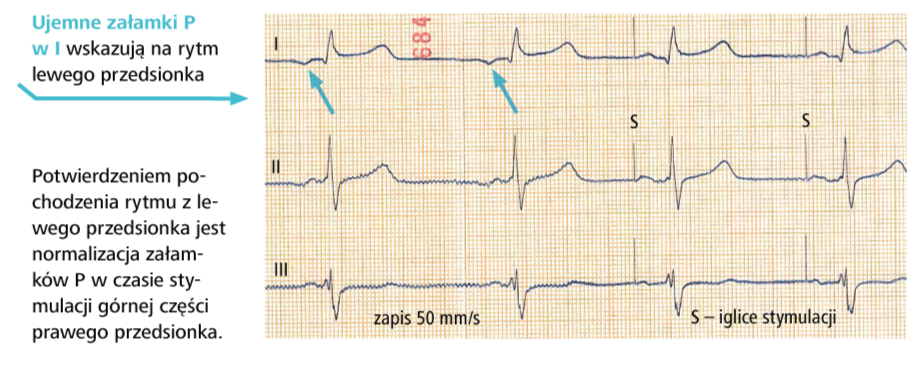
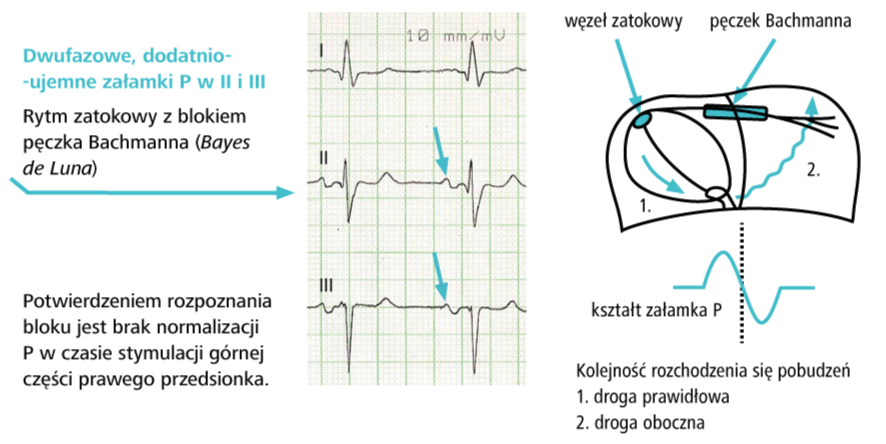
i) załamek P najczęściej występuje regularnie przed każdym zespołem QRS, ale równie dobrze może być widoczny w każdym miejscu krzywej EKG. Załamki P często są niskie i aby je odnaleźć, należy porównać zapis w wielu odprowadzeniach, szukając tych, w których załamki P są najlepiej widoczne (zwykle w V3R i V1 – od tych odprowadzeń rozpocznij poszukiwanie załamków P).
3. Oceń częstotliwość i miarowość rytmu serca (czyli zespołów QRS)
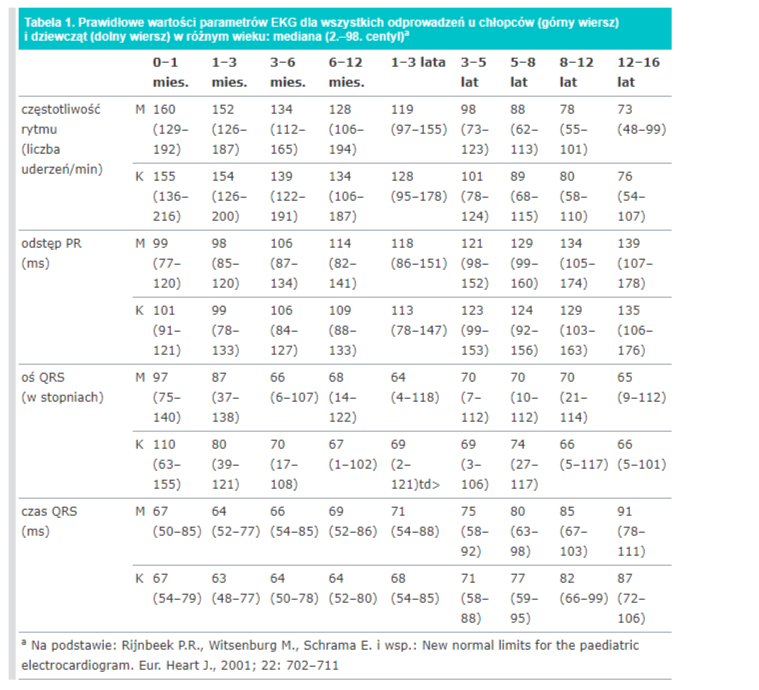
a) oceń częstotliwość rytmu zgodnie z zasadami opisanymi w artykule Technika opisu EKG oraz wygląd prawidłowego zapisu u starszych dzieci, a uzyskany wynik porównaj z normami odpowiednimi dla wieku pacjenta
b) jeśli częstotliwość rytmu wykracza poza granice normy, dokładnie przeanalizuj zapis, poszukując przyczyny i zwracając szczególną uwagę na rodzaj i miarowość rytmu serca
c) porównaj kolejne odstępy R-R: u dzieci rzadko są identyczne, zwykle wykazują cykliczną zmienność zgodną z rytmem oddechu (przyspieszenie na wdechu, zwolnienie na wydechu; różnica czasu trwania kolejnych odstępów R-R nie powinna przekraczać 160 ms, ale u zdrowych kilkuletnich dzieci niekiedy jest większa).
4. Zidentyfikuj rytm serca
a) zawsze trzeba ustalić, czy rytm serca ma charakter zatokowy, tzn. czy przed każdym zespołem komorowym występują załamki P dodatnie w I, II i aVF, a ujemne w aVR. Zwróć także uwagę, czy morfologia załamków P jest prawidłowa.
b) określ rodzaj rytmu, jeśli nie jest to rytm zatokowy (rytm przedsionkowy pozazatokowy, węzłowy lub komorowy).
5. Zmierz odstępy, czas trwania załamków oraz ich wysokość
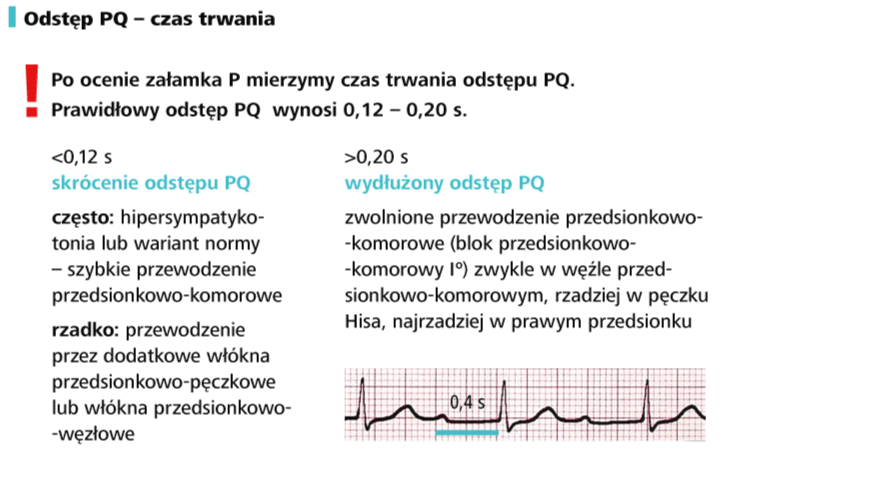
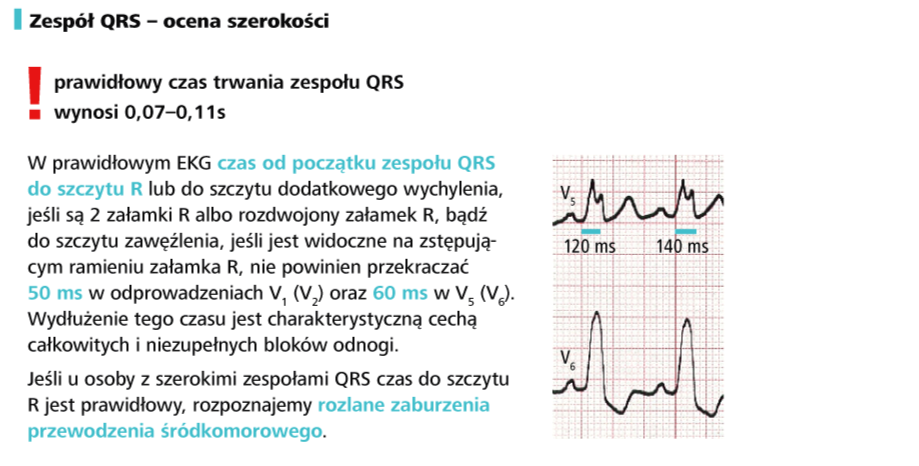
a) oceń odstęp PR (PQ), czas QRS, odstęp QT, a następnie porównaj z normami dla wieku i częstotliwości rytmu serca. Pamiętaj, że wraz z przyspieszeniem rytmu skraca się nie tylko odstęp QT. W prawidłowym rytmie zatokowym skraca się bowiem również odstęp PR i czas QRS. Wartości pomiarów zapisz w opisie badania.
b) oblicz skorygowany czas QT (QTc) zgodnie z podanymi zasadami (→Technika opisu EKG oraz wygląd prawidłowego zapisu u starszych dzieci).
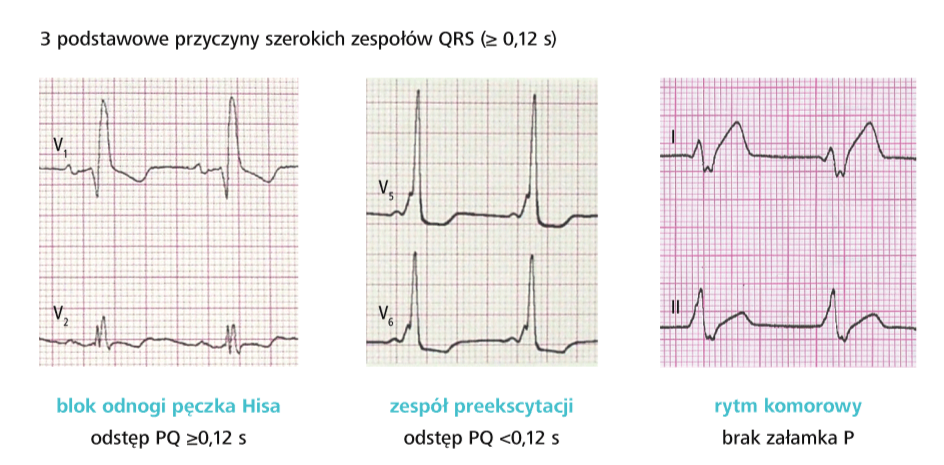
c) skrócony czas PR, skojarzony z poszerzeniem i zniekształceniem zespołu QRS, może świadczyć o zespole preekscytacji (zespół Wolffa, Parkinsona i White’a – WPW), natomiast wydłużony czas PR przemawia za blokiem przedsionkowo-komorowym
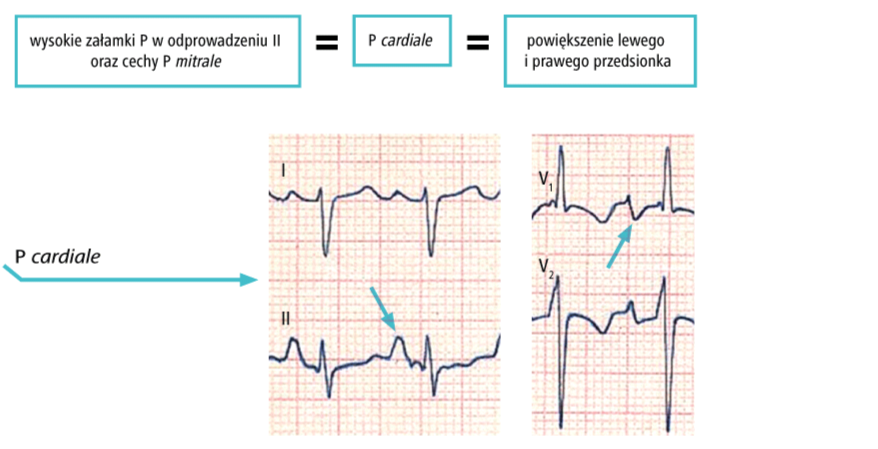
d) poszerzenie załamków sugeruje przerost lewego przedsionka. Widoczne są wtedy również inne zmiany ich wyglądu, co potwierdza takie rozpoznanie.
e) poszerzenie zespołów QRS obserwuje się m.in. w przedwczesnych pobudzeniach komorowych, zespole WPW, rytmie komorowym oraz blokach odnóg pęczka Hisa
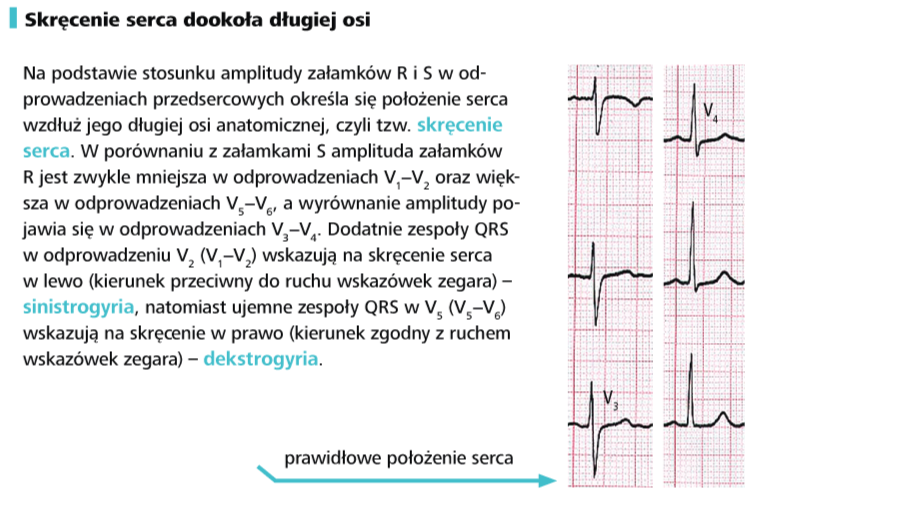
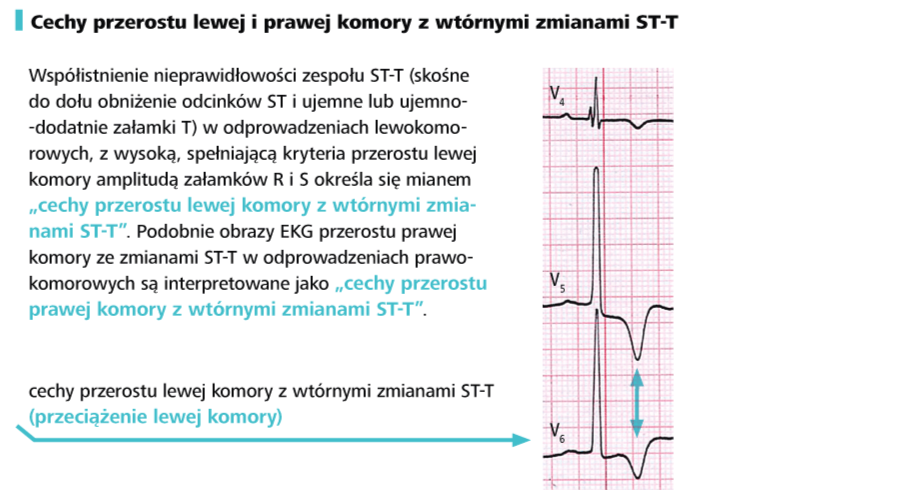
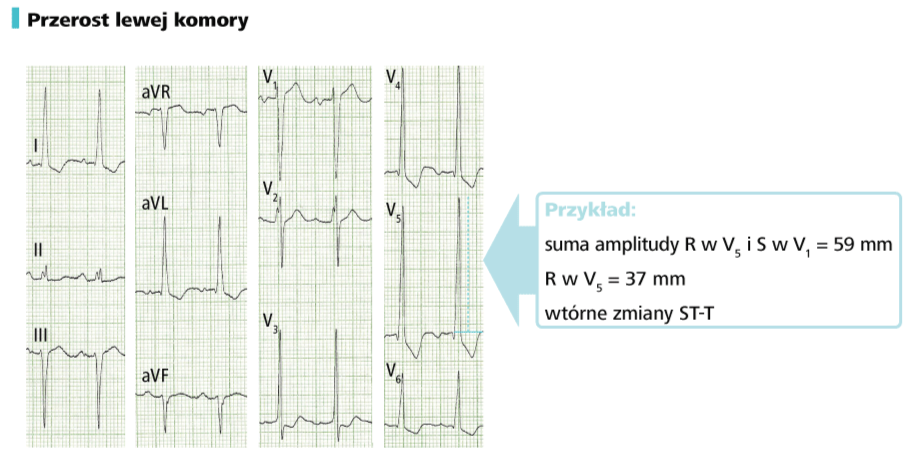
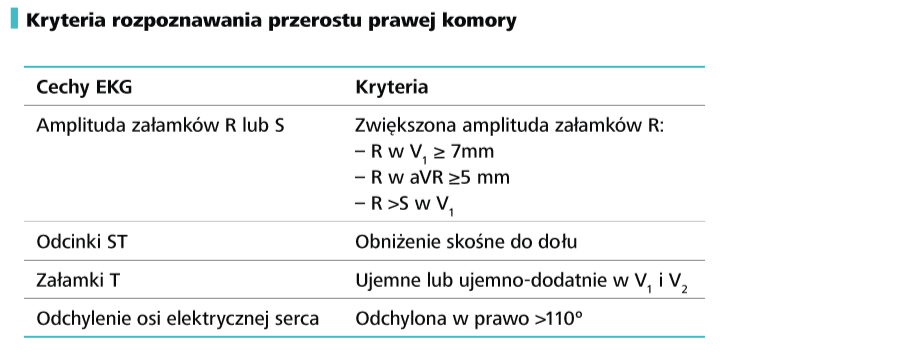
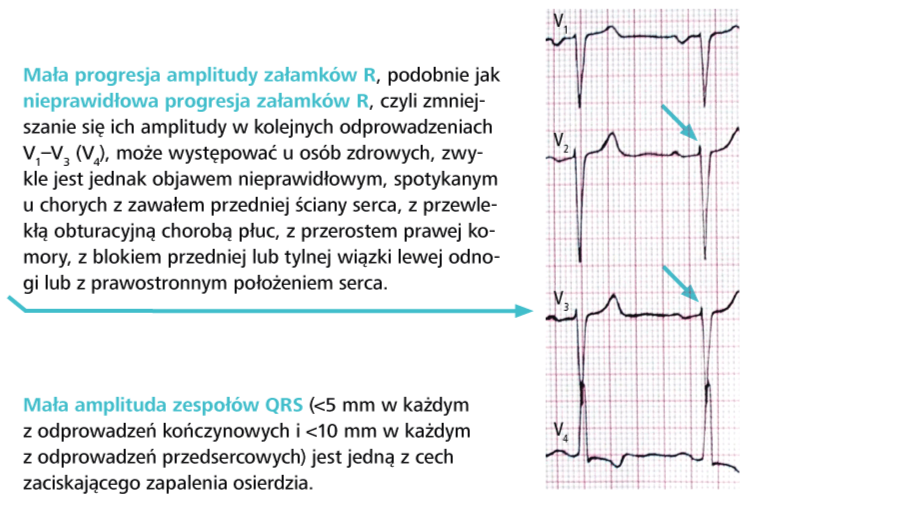
f) zmierz wysokości załamków P, Q, R i S w odprowadzeniach kończynowych oraz wstędze odprowadzeń przedsercowych, a następnie porównaj je z normami. W przypadku prawidłowego rytmu serca zwiększona wysokość załamków P zwykle świadczy o przeroście prawego przedsionka, a zwiększona wysokość załamków zespołu QRS o przeroście komór. Jest to jednak pewne uproszczenie, wymagające szczegółowej analizy. Zagadnienie to omówiono w kolejnych rozdziałach.
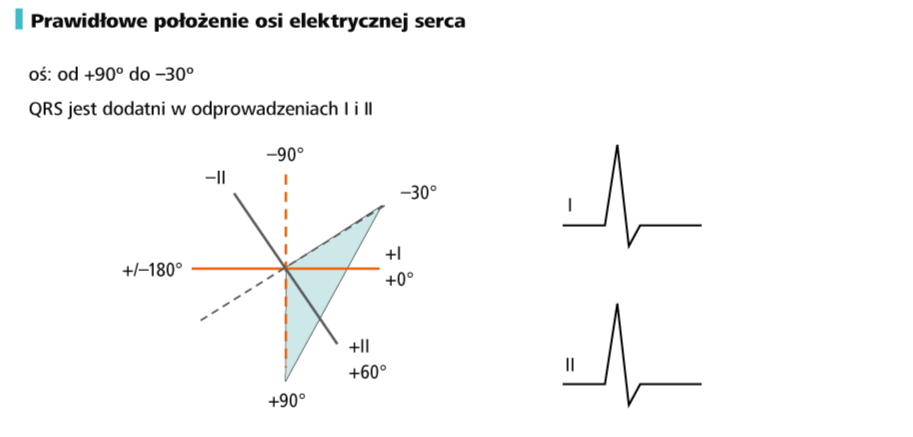
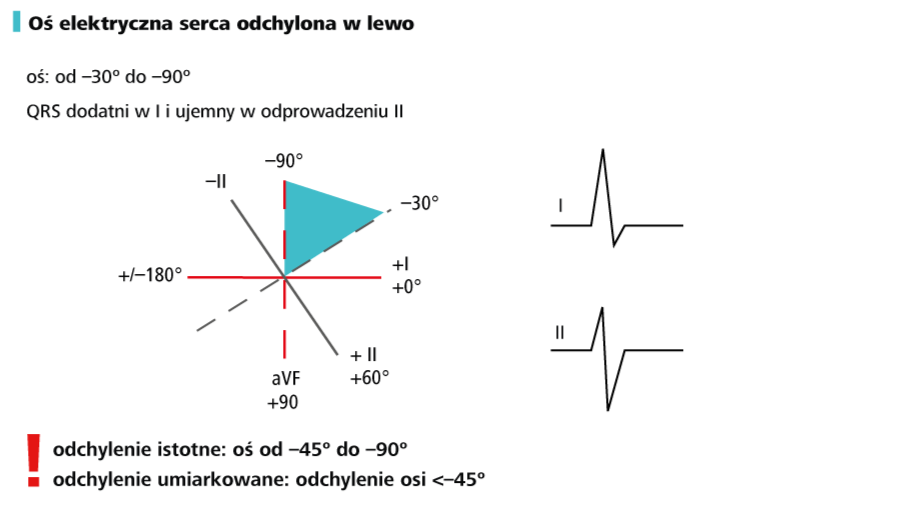
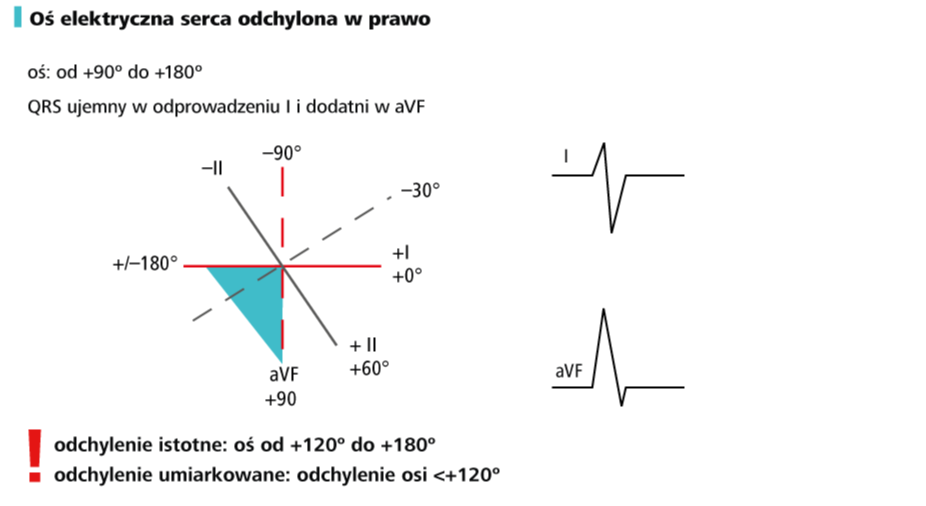
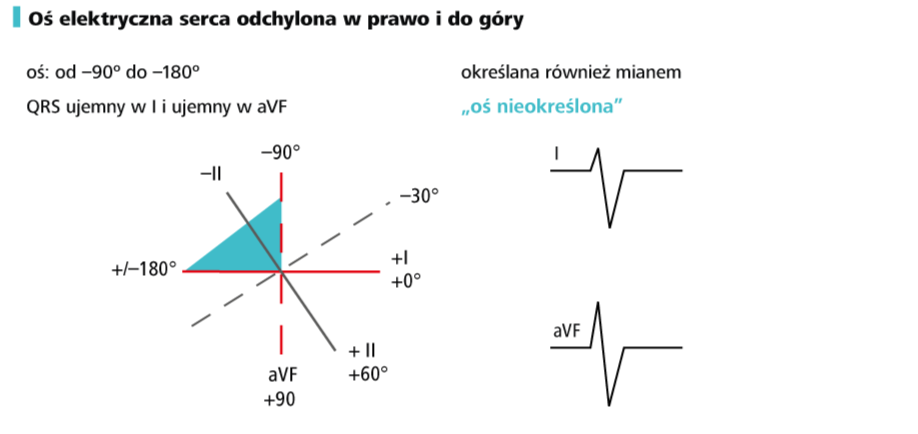
6. Oznacz oś elektryczną serca Opierając się na omówionych poprzednio zasadach (→Technika opisu EKG oraz wygląd prawidłowego zapisu u starszych dzieci), ustal, czy masz do czynienia z normogramem, prawogramem czy lewogramem. Sprawdź, czy w danym wieku pacjenta taka oś jest prawidłowa.
7. Oceń morfologię zespołów komorowych
a) zmierz czas QRS i porównaj z normami dla wieku
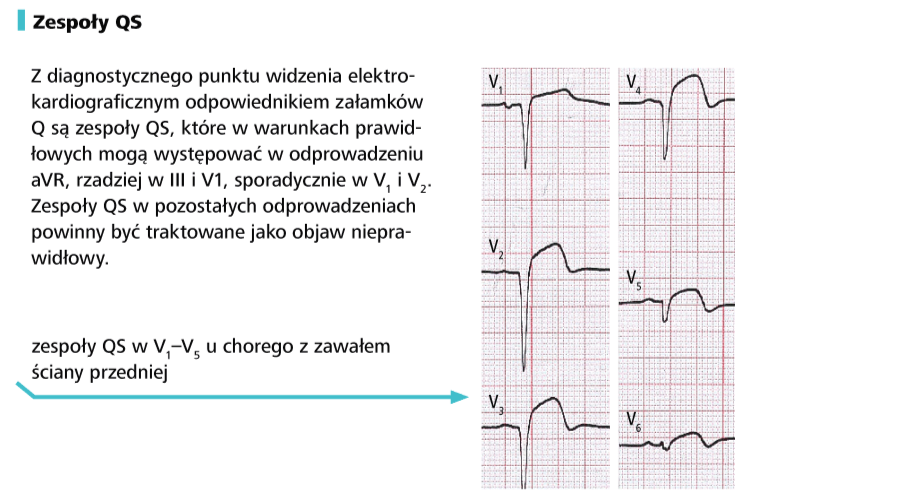
b) oceń, czy załamki zespołów komorowych obecne w poszczególnych odprowadzeniach są prawidłowe (p. Morfologia QRS)
c) zmierz wysokość poszczególnych załamków i porównaj z normami (patrz tab. 2. i tab. 3.).
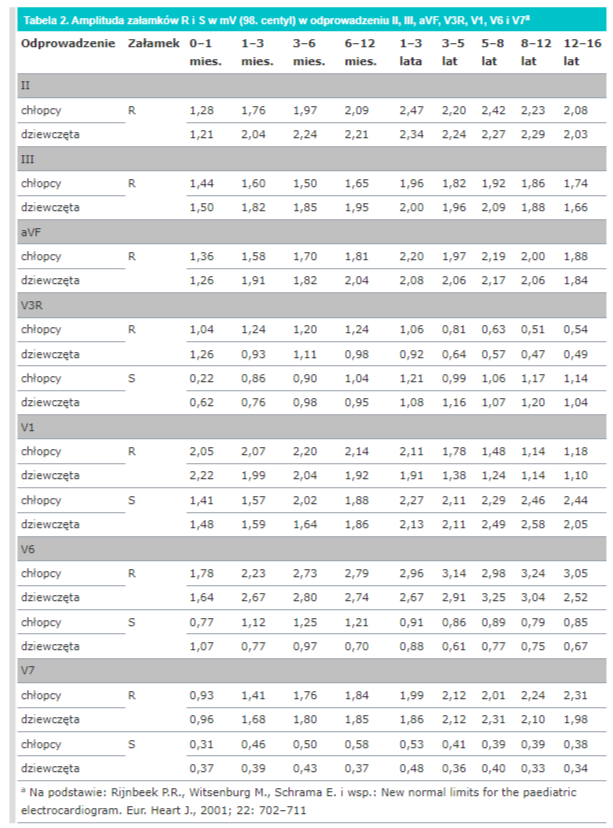
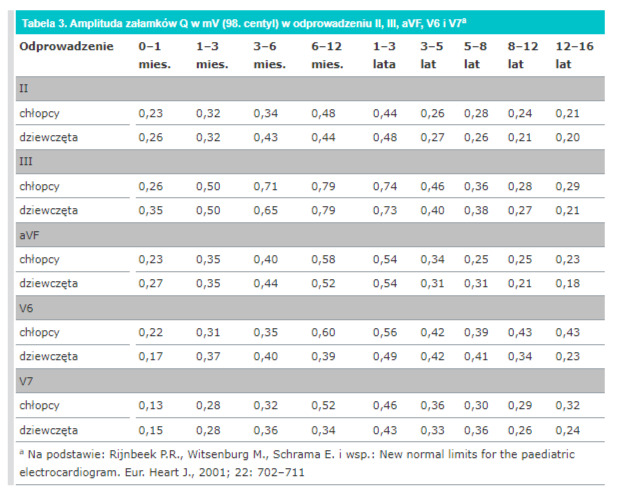
Ta część opisu EKG pozwala wykryć arytmię komorową, przerosty komór serca, zaburzenia przewodnictwa poniżej węzła przedsionkowo-komorowego, preekscytację oraz uszkodzenie mięśnia sercowego.